第四十章:抗菌药物概论(化学治疗药)
一、抗菌药物概述
一)化疗定义
- 化学治疗(化疗),是指针对所有病原体的药物治疗,病原体包括微生物、寄生虫及肿瘤细胞。
二)化疗药物
- 抗病原微生物药
- 抗细菌药
- 抗真菌药
- 抗病毒药
- 抗寄生虫药
- 抗恶性肿瘤药
三)三者关系
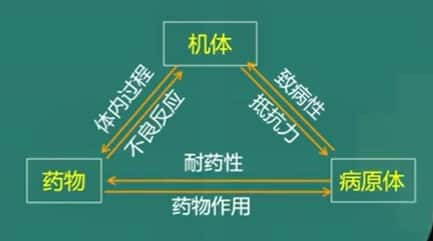
四)课程概述
抗细菌药
- 喹诺酮类、磺胺类及其它合成抗菌药物
- β-内酰胺类抗生素
- 大环内酯类、林可霉素及其它抗生素
- 氨基糖苷类与多粘菌素类抗生素
- 四环素类及氯霉素类
抗其他病原体药
- 抗真菌药与抗病毒药
- 抗结核病药和抗麻风病药
- 抗疤药
- 抗阿米巴病药及抗滴虫病药
- 抗血吸虫和抗丝虫病药
- 抗肠道蠕虫病药
抗肿瘤药
- 抗肿瘤药
二、常用术语
- 抗菌谱:指抗菌药物的抗菌范围,包括广谱抗菌药和窄谱抗菌药;
- 抑菌药:抑制细菌生长繁殖能力的抗菌药物;
- 杀菌药:抑制细菌生长繁殖且有杀灭细菌作用的抗菌药物。
- 化疗指数(CI):化疗药物安全性评价的指标,化疗指数高表明药物的毒性低、疗效高,使用药物安全度大。
- 化疗指数 = LD50 / ED50 或 LD5 / ED95
- 注意:化疗指数高者并不是绝对安全,如青霉素几乎无毒性,但可引起过敏性休克。
- 抗菌活性:抗菌药物抑制或杀灭微生物的能力。
- 评价抗菌活性的指标:最低抑菌浓度(MIC),最低杀菌浓度(MBC)
- 抗生素后效应(PAE):指细菌与抗生素短暂接触,当抗生素浓度下降,低于 MIC 或消失后,细菌生长仍受到持续抑制的效应。
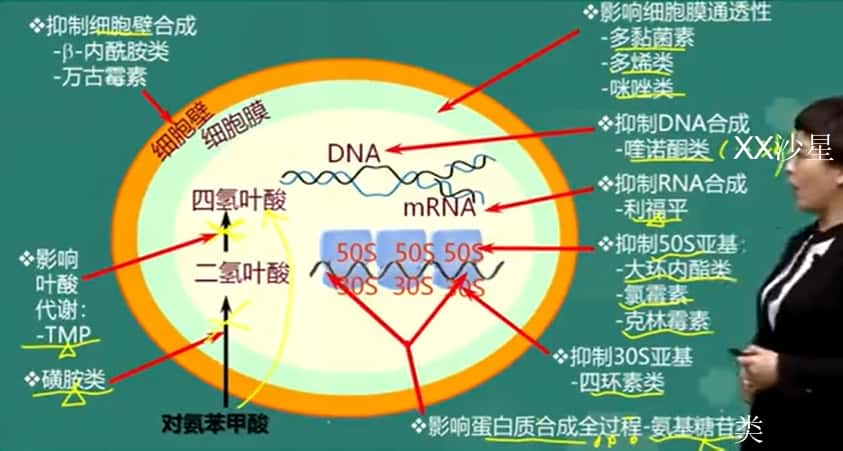
三、作用机制
| 抗菌药物 | 抗菌作用机制 |
|---|---|
| 青霉素、头孢菌素、万古霉素 | 细胞壁 |
| 四环素(30S) 氨基糖苷类(链、庆大、妥布、阿米卡星) 大环内酯类(红霉素) 氯霉素 | 蛋白质 |
| 喹诺酮类(XX 沙星) 利福平 | 核酸 |
| 磺胺类、甲氧苄啶 | 叶酸 |
| 多黏菌素、两性霉素 | 细胞膜 |
四、药物分类
一)抗生素(生物来源)
- β-内酰胺类
- 大环内酯类
- 林可霉素类
- 多肽类
- 氨基糖苷类
- 四环素类
- 氯霉素类
- 其他
二)人工合成抗菌药
- 喹诺酮类
- 磺胺类
三)半合成
五、细菌耐药性(抗药性)
一)定义
- 细菌与药物多次接触后,对药物敏感性下降甚至消失
二)种类
固有耐药性
- 指细菌对某些抗菌药物的天然不敏感,也称天然耐药性
- 原因:固有耐药性是由细菌种属特性决定的
- 如:革兰阴性菌具有外膜通透性屏障,决定了这类细菌对多种药物不敏感
获得耐药性
- 指由于细菌 DNA 的改变导致其获得了耐药性的表型
- 获得耐药性发生有三种因素
- 染色体突变
- 质粒介导的耐药性
- 质粒是在细胞浆中的遗传物质
- 转座因子介导的耐药性
三)多药耐药性(MDR)
- 定义:是指对一种药物具有耐药性的同时,对其他结构不同作用靶点不同的抗菌药物也具有耐药性。
- 多药耐药性是导致抗感染药物治疗失败的重要原因之一
- 2010 年出现的“超级细菌”也是多药耐药性的一种
- 细菌的多药耐药性主要与内酰胺酶的变异有关
五)产生机制
药物不能到达其靶位
- 细菌降低外膜的通透性
- 药物不能进入细胞内
- 加强主动排出系统
- 降低药物在菌体内浓度
菌体内靶位结构的改变
细菌所产生的酶使药物失活(产生灭活酶)
| 抗生素 | 灭活酶海(细菌所产生) |
|---|---|
| β-内酰胺类 | β-内酰胺酶(水解酶) |
| 氨基糖苷类 | 氨基糖苷灭活酶、乙酰化酶、腺苷化酶、核苷化酶、磷酸化酶(均为钝化酶) |
| 氯霉素 | 氯霉素乙酰转移酶 |
| 大环内酯类 | 酯酶 I、酯酶 II |
| 林可霉素类 | 核苷转移酶 |
代谢拮抗物形成增多
六、抗生素的合理应用
一)抗菌药临床应用的基本原则
诊断为细菌感染者,方有指征使用抗菌药物
- 不应使用抗菌药物的常见情况:
- 病毒感染
- 原因:抗菌药物对病毒感染无效;
- 原因未明的发热患者
- 原因:会掩盖病情,延误诊断和治疗
- 局部应用
- 原因:诱发过敏反应和细菌耐药:
选类:尽早查明病原菌,根据病原种类及药敏试验结果选用抗菌药物
- 根据病原菌种类及药敏试验选用抗菌药物;
- 急需治疗者,可在临床诊断的基础上先行经验性治疗,之后再根据病原菌鉴定和药敏试验调整治疗方案。
选种:按照药物的抗菌特点及其体内过程特点选择用药
- 根据药物的抗菌作用
- 药动学
- 适应证
- 不良反应
- 细菌耐药情
- 况药物价格等选药
制定合理的给药方案
- 如:剂量、给药途径、给药次数、疗程、价格等
- 使给药途径剂量、疗程与病情相适应
- 定剂量
- 剂量过小:无治疗作用,反而产生耐药性;
- 剂量过大:毒性反应
- 定给药途径
- 轻症感染:口服
- 重症感染:静脉;
- 定疗程
- 控制急性感染:用药至体温正常,症状消退后 3~4 天即可
- 用药 2~3 天不缓解:改换药物或调整剂量。
防止抗菌药物的不合理应用,注意特殊人群用药
肾功能不全患者
- 避免或减少使用肾毒性大的药物,确有应用指征时,必须调整给药方案。
- 注意药物相互作用,特别应避免与有肾毒性的药物合用。
- 肾功能不全而肝功能正常者可选用双通道(肝肾)消除的药物。
- 根据肾功能的情况调整用药剂量和给药间隔时间,必要时进行 TDM,设计个体化给药方案。
- 首先评价肝、肾功能,然后根据评价结果选择药物和剂量调整方法,原则是尽量选择不受肝、肾功能不全影响的药物。
肝功能不全者
- 由肝脏清除,无明显毒性:谨慎使用或减量用;
- 要经肝或相当药量经肝清除,对肝脏有毒:避免用;
- 肝、肾两条途径清除:减量用;
- 经肾排泄的药物,不经肝排泄:可正常用。
- 首先评价肝、肾功能,然后根据评价结果选择药物和剂量调整方法,原则是尽量选择不受肝、肾功能不全影响的药物。
老年患者
- 老年人肾功能呈生理性减退,接受主要自肾排出的抗菌药物时,应按肾功能减退情况减量给药。
- 老年患者宜选用毒性低并具杀菌作用的抗菌药物,毒性大的药物应尽可能避免应用。
新生儿患者
- 新生儿的肝、肾均未发育成熟,应避免应用毒性大的抗菌药物,确有应用指征时,必须进行血药浓度监测,据此调整给药方案。
- 禁用可能发生严重不良反应的抗菌药物
- 如:磺胺类、喹诺酮类、氨基糖苷类
- 主要经肾排出的药物需减量应用
- 按日龄调整给药方案
小儿患者
- 氨基糖苷类:有明显耳、肾毒性,应尽量避免应用。
- 万古霉素类:也有一定肾、耳毒性,仅在有明确指征时方可选用。
- 四环素类:可导致牙齿黄染及牙釉质发育不良,不可用于 8 岁以下小儿。
- 喹诺酮类:由于对骨骼发育可能产生影响,避免用于 18 岁以下未成年人。
妊娠期患者
- FDA 按照药物在妊娠期应用时的危险性分为 A、B、C、D、X 类,可供选药时参考。
- 对胎儿有 致畸 或 明显毒性 者:避免应用。
- 对母体和胎儿均有毒性者:避免应用,确有应用指征时,须在血药浓度监测下使用。
- 毒性低,对胎儿及母体均无明显影响,也无致畸作用者,妊娠期感染时可选用。
哺乳期患者
- 应避免选用:氨基糖苷类、喹诺酮类、四环素类、氯霉素、磺胺药等。
- 应用任何抗菌药物时,均宜暂停哺乳。
二)严格掌握抗菌药物预防应用的适应证
原因
- 不适当的预防用药可引起病原菌耐药、发生继发感染而难以控制。
内科及儿科预防用药的原则
- 用于预防一种或两种特定病原菌入侵体内引起的感染,可能有效;
- 如目的在于防止任何细菌入侵,则往往无效。
- 预防在一段时间内发生的感染,可能有效;
- 长期预防用药,常不能达到目的。
- 患者原发疾病可以治愈或缓解者,预防用药可能有效;
- 原发疾病不能治愈或缓解者(如免疫缺陷者),预防用药应尽量不用或少用。
- 对免疫缺陷患者,宜严密观察其病情,一旦出现感染征兆时,在送检有关标本作培养同时,首先给予经验治疗。
- 通常不宜常规预防性应用抗菌药物的情况:
- 普通感冒、麻疹、水痘等病毒性疾病
- 昏迷、休克、中毒、心力衰竭、肿瘤
- 应用肾上腺皮质激素等患者。
外科手术预防用药的原则
用药目的
- 预防手术后:切口感染
- 预防清洁-污染或污染手术后:手术部位感染
- 预防术后可能发生的:全身性感染。
基本原则
- 根据手术野有否污染或污染可能,决定是否用药。
围术期合理预防性应用抗菌药物的 5 个问题
- 给药途径
- 静滴。
- 以小容积量溶剂稀释,在短时间(30min)滴注
- 给药时间
- 术前:0.5~2h
- 保证尽快达到血浆峰浓度,保证手术部位在切开而可能有细菌植入时有足够的血浆药物浓度
- 术后不宜超过 1 天,尽可能缩短。
- 是否需要重复给药
- 不应无原则持续给药,单剂给药与多剂给药相比,效果无明显差异
- 需重复给药的情况
- 手术时间超过抗菌药物的血浆半衰期
- 手术超过 3h
- 出血量 ≥3000ml
- 选择何种抗生素
- 防切口感染(防葡萄球菌、链球菌感染):头孢菌素类、青霉素类;
- G- 杆菌:氨曲南
- 预防性用药的比例
- 不得超过手术病例总数的 30%
三)抗菌药物的联合应用
联合用药的目的
- 协同抗菌、提高疗效
- 对混合感染或不能做细菌学诊断的病例,扩大抗菌范围
- 降低药物的不良反应
- 延缓或减少细菌耐药的产生
联合用药的适应证
- 未明病原菌的严重感染
- 单一抗菌药不能有效控制的严重感染或混合感染;
- 长期用药易产生耐药性者;
- 降低药物毒性;
- 细菌感染所致的脑膜炎和骨髓炎
适应证简单记忆
- 重症感染
- 混合感染
- 重要脏器感染
- 长期慢性感染