第十五章:肝硬化及肝性脑病
一、肝硬化
一)概述
- 是各种慢性肝病进展至以肝脏 慢性炎症、弥漫性纤维化、假小叶、再生结节和肝内外血管增殖 为特征的病理阶段;
- 代偿期无明显症状;
- 失代偿期以 门静脉高压 和 肝功能减退 为临床特征。
二)病因及发病机制
常见病因
- 病毒性肝炎:我国乙肝为主
- 慢性酒精中毒:欧美国家常见
- 非酒精性脂肪性肝病
- 免疫疾病
- 药物及化学毒物
- 胆汁淤积
- 循环障碍
- 寄生虫感染血吸虫
- 遗传代谢疾病: 肝豆状核变性、血色病、α1-抗胰蛋白酶缺乏症
发展过程
- 肝星形细胞(HSC)激活,细胞外基质(ECM)增加
- 广泛肝细胞变性坏死,肝小叶纤维支架塌陷
- 不规则结节状肝细胞团(再生结节)
- 纤维间隔包绕再生结节或将残留,肝小叶重新分割(假小叶)
- 肝内血循环紊乱
三)肝脏主要的生理作用
- 分泌胆汁
- 物质代谢
- 蛋白质:合成、脱氨、转氨(凝血因子)
- ↕
- 糖:葡萄糖 ↔ 糖原
- ↕
- 脂类:合成、储存
- 解毒作用:氨、激素、醛固酮、抗利尿激素
四)临床表现
概述
- 代偿期:症状轻、缺乏特异性
- 失代偿期:症状显著
- 肝功能减退症状
- 门静脉高压症状
代偿期
- 症状:可有乏力、食欲减退、腹胀不适、恶心、上腹隐痛、轻微腹泻; 体征:肝脏肿大与否取决与类型, 脾脏轻度~中度肿大 ;
- 检查: 肝功能正常或轻度异常 。
失代偿期
肝功能减退症状
- 全身症状:疲倦乏力、体重减轻、低热、肌肉萎缩等;
- 消化系统:厌食、腹胀、腹泻等;
- 黄疸 :胆汁分泌和排泄障碍 (肝细胞性黄疽) ;
- 出血倾向与贫血:出血原因肝合成凝血因子减少、脾亢、毛细血管脆性增加。
- 内分泌失调
- 雌激素增多、雄激素减少 :蜘蛛痣、肝掌、男性乳房发育;
- 肾上腺皮质功能减退 :肝病面容、皮肤色素沉着;
- 醛固酮和抗利尿激素增多 :钠水猪留。
- (三高两低)
门静脉高压症状(三只水虫)
- 脾大 :脾亢,三系减低;
- 侧支循环形成 -> 价值最高:
- 食管和胃底静脉曲张;
- 腹壁静脉显露和曲张;
- 痔静脉扩张;
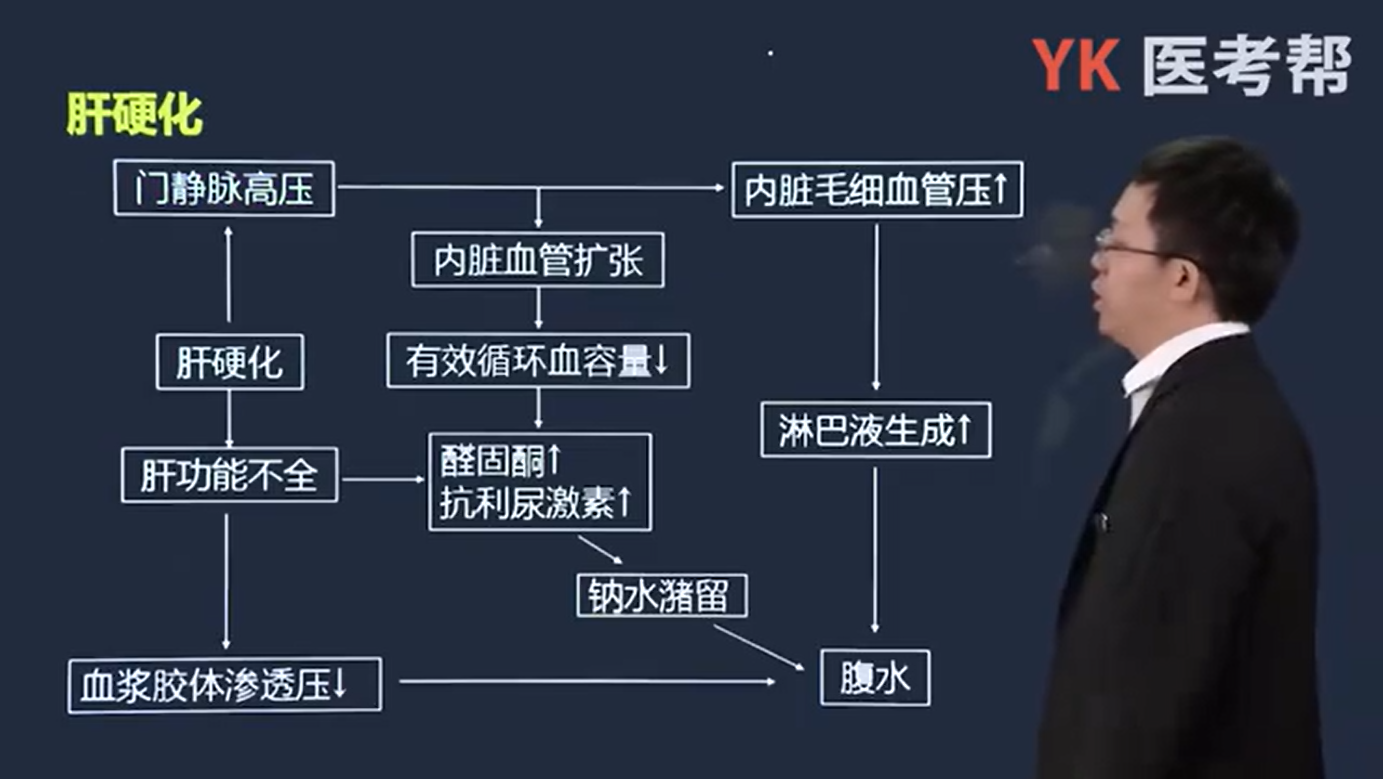
- 腹水 -> 最突出;
- 门静脉压力增加;
- 血浆胶体渗透压降低;
- 继发性醛固酮、抗利尿激素分泌增多;
- 有效循环血容量不足;
- 肝窦内压升高,肝淋巴液生成增多。
五)并发症
消化道出血(最常见)
概述
- 最常见的并发症 ,常突然发生
表现
- 呕血、黑便
- 休克或诱发肝性脑病
原因
- 食管下段或胃底静脉曲张破裂
- 消化性溃疡
- 门脉高压性胃
肝性脑病(最严重)
概述
- 为最严重的并发症,最常见的死亡原因
肝性脑病分期
- 0 期(潜伏期):无任何症状,只在心智测试时轻微异常
- I 期(前驱期):轻度的性格改变和行为异常
- Ⅱ 期(昏迷前期):意识错乱、嗜睡障碍、行为异常
- Ⅲ 期(昏睡期):昏睡和精神错乱为主
- IV 期(昏迷期):神志完全丧失,不能唤醒;扑翼样震颤无法引出
记忆
- 心有灵(0 期心)犀一点通(1 期行);三心(3 期精)二意(2 期意);不省人事(4 期全无)。
自发性细菌性腹膜炎
概述
- 感染(革兰氏阴性杆菌居多)
原因
- 肠道淤血细菌移位、肝脾异常抵抗力低下、糖代谢异常等因素
感染途径
- 呼吸道、胆道、肠道、泌尿道
自发性腹膜炎(SBP)
- 发热、腹痛、腹胀、 腹水迅速增长
记忆
- 肝硬化 + 发热 + 腹痛 + 腹膜刺激 + 腹水增加 = SBP
水电解质和酸碱平衡紊乱
- 低钠 :摄入不足、利尿、放腹水
- 低钾、低氯、代碱 :摄入不足、呕吐、腹泻、利尿
- 可诱发肝性脑病
原发性肝癌
- 公式:短期内肝迅速大 + 持续性肝区疼痛 + 腹水呈血性 = 原发肝癌
肝肾综合征
概述
- 为功能性肾衰
- 特征:自发性少尿、无尿、低尿钠、氮质血症、稀释性低钠血症
诊断标准
- 肝硬化合并腹水;
- 血肌酐升高大于 133μmol/L;急进性血清肌酐 2 周内升至 2 倍,大于 226umol/L
- 在应用白蛋白扩张血容量并停用利尿剂至少 2 天后,血肌酐不能降至 133μmol/L 以下,白蛋白推荐剂量为 1g/ (kg·d ),最大可达 100g/d ;
- 无休克;
- 近期未使用肾毒性药物;
- 不存在肾实质疾病,如蛋白尿 > 500mg/d、镜下血尿 (> 50 红细胞 / 高倍视野)和(或)超声检查发现肾脏异常。
- 记忆:三实(前三)三虚(后三)
肝肺综合征
三联症
- 严重肝病
- 肺血管扩张
- 动脉氧合障碍
三联症的后果
- 呼吸困难
- 低氧血症
门静脉血栓形成
- 门静脉血栓形成 :静脉急性完全阻塞,可出现剧烈腹痛、腹胀、血便、休克,脾脏迅速增大和腹水迅速增加。
- 公式:突发腹痛 + 脾大 + 短时血性腹水 + 消化道出血 = 门脉血栓
- 总结:血性腹水(合并肝癌、门脉血栓、结核腹膜炎)
胆石症
- 约占 30%,胆囊及肝外胆管常见
六)辅助检查
血常规
- 脾功能亢进时白细胞、红细胞和血小板计数减少
尿常规
- 有黄疸时可出现胆红素,并有尿胆原增加
肝功能试验
- ALT、AST 升高;
- 血清白蛋白下降、球蛋白升高,A/G 倒置;
- 凝血酶原时间不同程度延长 ,且不能为注射维生素 K 纠正;
- Ⅲ 型前胶原氨基末端肽和透明质酸增加;
- 总胆红素增高。
门静脉压力测定
- 门静脉主干内径 > 13mm,脾静脉内径 > 8mm
腹水检查
- 血清腹腔积液清蛋白梯度 > 11g 时,提示门静脉高压所致腹腔积液的可能性大;
- 而 SAAG < 11g 时提示结核、肿瘤等非门静脉高压所致腹腔积液的可能性大。
B 超
- 可显示肝脾大小、形态、PV、SV 内径、腹水暗区
X-ray
- 虫蚀样、蚯蚓状充盈缺损 -> 食道静脉曲张;
CT 或 MRI
- 显示左右肝比例、肝脾表面状况、腹水;
内镜
- 直接窥见静脉曲张的部位、范围、程度、有无糜烂、出血等,对判断出血部位、病因有重要意义,并可行内镜下治疗;
肝穿刺
- 活组织送检,可以明确诊断;
腹腔镜
- 可观察硬化的肝脏的大体形态。
七)鉴别诊断(腹水的鉴别)
| 肝硬化 | 结核性腹膜炎 | 缩窄性心包炎 | 卵巢囊肿 | |
|---|---|---|---|---|
| 病史 | 肝病史 | 结核病史 | 结核病史 | 妇科病病史 |
| 体征 | 蜘蛛痣 肝掌、脾大移动性浊音(+) | 腹部揉面感 | 颈静脉怒张 心率↑ 奇脉、脉压差↓ | 鼓音区在腹部两侧 |
| B 超 | 肝缩小、脾大 门静脉增宽、腹水 | 腹膜增厚、腹水(少) | 心包增厚、钙化 心包积液 | 巨大囊肿 |
| 腹水 | 漏出液 | 渗出液 | 漏出液 | 囊肿液 |
八)治疗
一般治疗
- 休息 + 高热量、高蛋白饮食
抗纤维化治疗
- 对病毒复制活跃的病毒性肝炎肝硬化患者可予抗病毒治疗:
- 核苷类似物: 恩替卡韦 、拉米夫定、替诺福韦
- 干扰素
黄疽
- 熊去氧胆酸 、S-腺苷甲硫氨酸等。
其他保肝药
- 多烯磷脂酰胆碱、水飞蓟宾、还原型谷胱甘肤及甘草酸二按等。
腹水治疗
限制钠和水的摄入
- 食盐 < 2/d;入水小于 1000ml。
- 低钠血症( < 125mmol/L)者,同时限制水摄入,摄入水量在 500ml/d 以内。
利尿剂
-
因肝硬化腹腔积液病人血浆醛固酮浓度升高, 首选螺内酯 ;
-
可合用呋塞米 ;
提高血浆胶体渗透压
-
定期输注白蛋白或血浆;
-
易诱发肝肾综合征及肝性脑病。
难治性腹水的治疗
-
大量排放腹水 1000ml 加输注白蛋白 8g ;
-
自身腹水浓缩回输;
-
经颈静脉肝内门体分流术(TIPS);
-
肝移植。
食管、胃底静脉曲张破裂出血
- 出血期:禁食
- 补充血容量:输血、补液
- 止血
- 药物: 生长抑素、奥曲肽最常用
- 内镜下治疗: 食管套扎或胃底硬化治疗
- 介入:TIPS
- 三腔二囊管:上述无效后可用,< 24h
- 急诊手术
- 一级预防
- 普萘洛尔、卡地洛尔 ;
- EVL 用于中度曲张
- 二级预防:药物同一级、TIPS、栓塞胶或断流术
自发性细菌性腹膜炎
- 抗生素治疗,用药不得 < 2 周;
- 静脉输注白蛋白;
- SBP 的预防。
门脉血栓形成
- 早期肝素治疗,必要时 TIPS。
肝移植
- 是唯一能使患者长期存活的疗法。
九、肝性脑病
一)概述
- 指在肝硬化基础上因 肝功能不全和(或)门-体分流 引起的、以代谢乱为基础、中枢神经系统功能失调(嗜睡、模糊、昏睡、谵妄、昏迷,三定力)的综合征。
- 约 50% 肝硬化病人有脑水肿,病程长者大脑皮质变薄,神经元及神经纤维减少。
二)病因及发病机制
病因
- 肝硬化
- 重症肝炎
- 暴发性肝功能衰竭
- 原发性肝癌
- 严重胆道感染
- 妊娠期急性脂肪肝
诱因
- 消化道出身
- 高蛋白饮食
- 低钾性碱中毒
- 低血容量与缺氧
- 麻醉及镇静类药物
- 便秘、低血糖
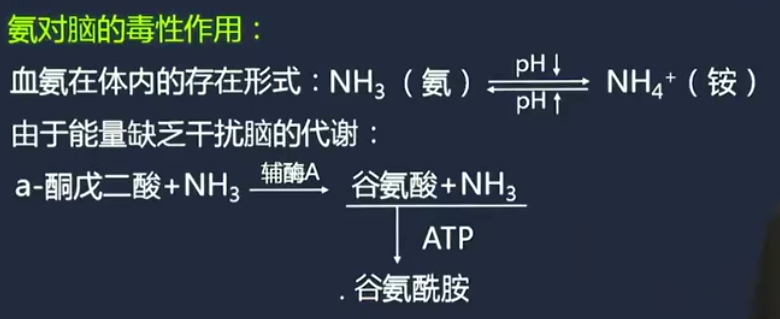
氨中毒学说
- 血氨增高 -> 通过血脑屏障 -> 肝性脑病
- 氨的来源与去向
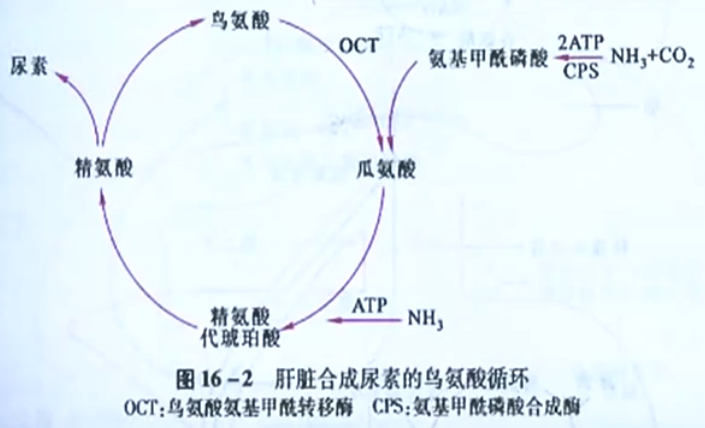
- 来源:消化道、肾脏、肌肉
- 去路:鸟氨酸循环合成尿素、通过侧支循环入血、合成谷氨酰胺等
- 氨对脑的毒性作用
- 干扰脑细胞三羧酸循环,脑细胞能量供应不足
- 增加了脑对中性氨基酸如酪氨酸、苯丙氨酸、色氨酸的摄取,这些物质对脑功能具抑制作用
- 增加管氨酰胺合成,诱导脑水肿
- 直接干扰神经的电活动
- 弥散入大脑的 NH3 可上调脑星形胶质细胞苯二氮卓促使氯离子内流,神经传导被抑制
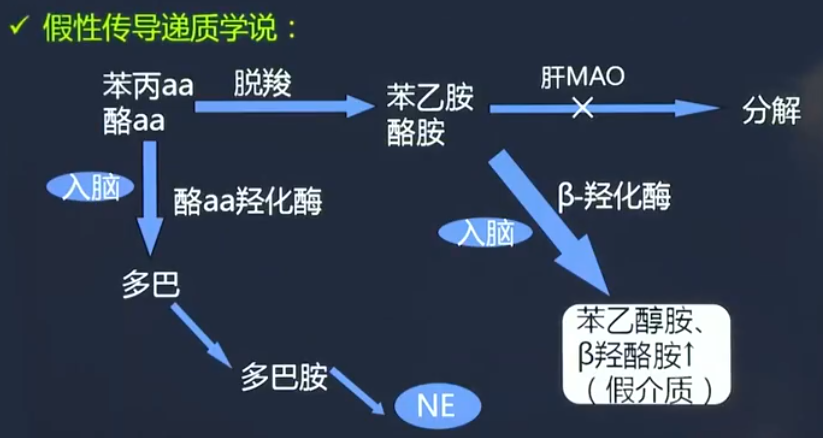
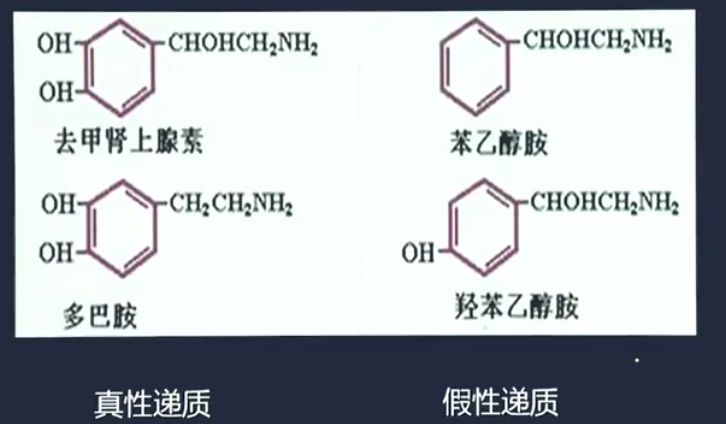
假性传导递质学说
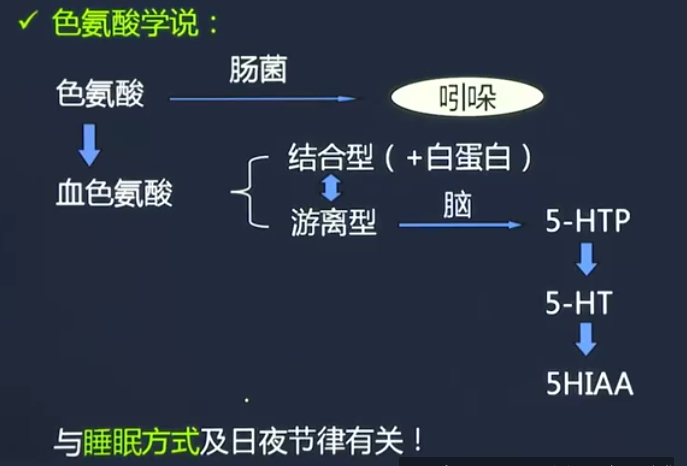
色氨酸学说
锰离子学说
- 由肝脏分泌入 胆道的锰 具有 神经毒性 ,正常时经肠道排出。
- 肝病时 锰不能经胆道排出,经血液循环进入脑部,导致 HE。
三)临床表现
| 一期(前驱期) | 二期(昏迷前期) | 三期(昏睡期) | 四期(昏迷期) | |
|---|---|---|---|---|
| 精神行为 | 焦虑、淡漠、睡眠倒错; (性格行为轻微改变) | 嗜睡、三力降低(理解力、定向力、计算力) (意识错乱;行为异常) | 昏睡,但可唤醒,各种神经体征持续或加重 | 昏迷,不能唤醒 |
| 腱反射 | 正常 | 亢进 | 亢进 | 浅昏迷时,腱反射亢进; 深昏迷时,各种反射消失 |
| 肌张力 | 正常 | 增高 | 增高 | 浅昏迷时肌张力增高; 深昏迷时降低 |
| 病理反射 | 无 | 阳性 | 阳性 | 无法引出 |
| 扑翼样震颤 | 有 | 有 | 有 | 无法引出 |
| 脑电图 | 正常 | 异常 | 异常 | 明显异常 |
四)辅助检查
首选查血氨
- 慢性 HE 血氨升高;
- 急性 HE 血氨可以正常。
影像学检查
- 急性—脑水肿;
- 慢性——脑萎缩。
脑电图
- 预后不良。
五)诊断
- 有 严重肝病 和(或)广泛 门体侧支循环 ;
- 精神紊乱、昏睡或 昏迷 ;
- 有肝性脑病的 诱因 ;
- 明显 肝功能损害 或血氨增高;
- 扑翼样震颤 和典型脑电图改变;
- 头部 CT 或 MRI 排除 脑血管意外及颅内肿瘤等疾病。
六)治疗
消除诱因
- 低蛋白饮食;
- 慎用镇静药;
- 纠正水电平衡;
- 消除消化道积血;
- 吸氧;
- 控制感染;
- 防治便秘
药物治疗
减少氨的生成和吸收
- 清洁肠道(弱酸性溶液灌肠);
- 口服不吸收糖降低结肠 PH (乳果糖) ;
- 口服抗生素抑制肠道细菌( 利福昔明 )
促进氨代谢
- L-鸟氨酸-L-天冬氨酸(促进尿素循环);
- 天冬氨酸(促使氨合成氨基酸);
- 鸟氨酸-a-酮戊二酸;
- 其他(谷氨酸钠或钾、精氨酸等)
支链氨基酸(亮、异亮、缬)
- 竞争性抑制芳香族氨基酸入脑
GABA/BZ 复合受体拮抗剂
- 氟马西尼
其他治疗
- 人工肝(分子吸附剂再循环系统 -> 急性肝功能衰竭)
- 肝移植