第二章:原发性肾小球疾病
一、肾小球疾病概述
一)概述
-
肾小球疾病系指一组以 血尿、蛋白尿、水肿、高血压及肾功能损害等为主要临床表现 ,病变主要累及 双肾 肾小球的疾病。
-
按病因可分为:
-
原发性:原因不明
-
继发性:狼疮性肾炎、乙肝相关性肾炎、糖尿病肾病
-
遗传性肾小球疾病:Alport 综合症
-
二)病理分型
按病变累及范围
- 局灶性 病变:累及肾小球数 <50%
- 弥漫性 病变:累及肾小球数 >50%
按病变累及面积
- 节段性 病变:累及血管袢面积 <50%
- 球性 病变:累及血管袢的面积 >50%
病理类型
- 肾小球 轻微病变 :微小病变型肾病(MCD)
- 局灶节段性 肾小球病变:局灶节段性肾小球硬化(FSGS)和局灶性肾小球肾炎
- 弥漫性 肾小球肾炎:
- 膜性肾病(MN)
- 增生性肾炎:
- 系膜增生性肾小球肾炎;
- 毛细血管内增生性肾小球肾炎;
- 系膜毛细血管性肾小球肾炎,包括膜增生性肾小球肾炎(MPGN)Ⅰ型和Ⅲ型;
- 致密物沉积性肾小球肾炎,又称膜增生性肾小球肾炎Ⅱ型;
- 新月体性肾小球肾炎
- 硬化性肾小球肾炎
- 未分类 的肾小球肾炎
三)发病机制
- 免疫介导性炎症疾病,是肾小球疾病的 始动机制 ,在此基础上炎症细胞(单核-巨噬细胞、中性粒细胞等)和炎症介质(补体、血管活性胺、生物活性肽等)参与下,最后导致肾小球损伤和产生临床症状。
体液免疫
- 循环免疫复合物 (CIC)沉积:系膜区和(或)内皮下,常见于急性肾小球肾炎、系膜毛细血管性肾小球肾炎。
- 原位免疫复合物 形成:肾小球基底膜上皮细胞,常见于抗 GBM 肾炎、特发性膜性肾病。
- 自身抗体 :如 ANCA。
细胞免疫
- 在某些类型肾炎发病机制中起到重要作用。
炎症反应
- 炎症介导系统可分为炎症细胞和炎症介质,炎症细胞产生炎症介质,炎症介质又趋化、激活炎症细胞,各种炎症介质又 相互促进和制约 。
- 炎症细胞:单核-巨噬细胞、中性粒细胞、嗜酸性粒细胞、血小板等。
- 炎症介质:生物活性肽、生物活性酯、血管活性胺、补体、酶、细胞黏附分子等。
四)临床表现
蛋白尿
- 机理: 肾小球滤过膜屏障破坏
- 分子屏障破坏:除白蛋白以外,还有更大血浆蛋白(免疫球蛋白、C3)漏出
- 电荷屏障破坏:以白蛋白为主
血尿
- 机理:肾小球基底膜断裂,RBC 通过该裂缝时,受血管内压力挤出时受损,受损的红细胞其后通过肾小管各段又受不同渗透压和 pH 作用。
水肿
- 机理:水钠潴留
- 肾炎性水肿 : 肾小球滤过率 ↓ 而肾小管重吸收正常 导致球管失衡
- 肾病性水肿 : 蛋白丢失 导致下肢水肿; **有效血容量 ↓ ** 激活肾素-血管紧张素-醛固酮活性、抗利尿激素导致水肿
高血压
- 机理
- 钠、水潴留 :容量依赖型高血压,收缩压 ↑ 为主
- 肾素分泌增多 :肾素依赖型高血压,舒张压 ↑ 为主
- 肾内降压物质分泌减少 :激肽释放酶—激肽,前列腺素减少
二、急性肾小球肾炎
一)病因
- 本病常因 β-溶血性链球菌 “致肾炎菌株”感染所致,常见于上呼吸道感染(多为扁桃体炎)、猩红热、皮肤感染(多为脓疱疮)等链球菌感染后。
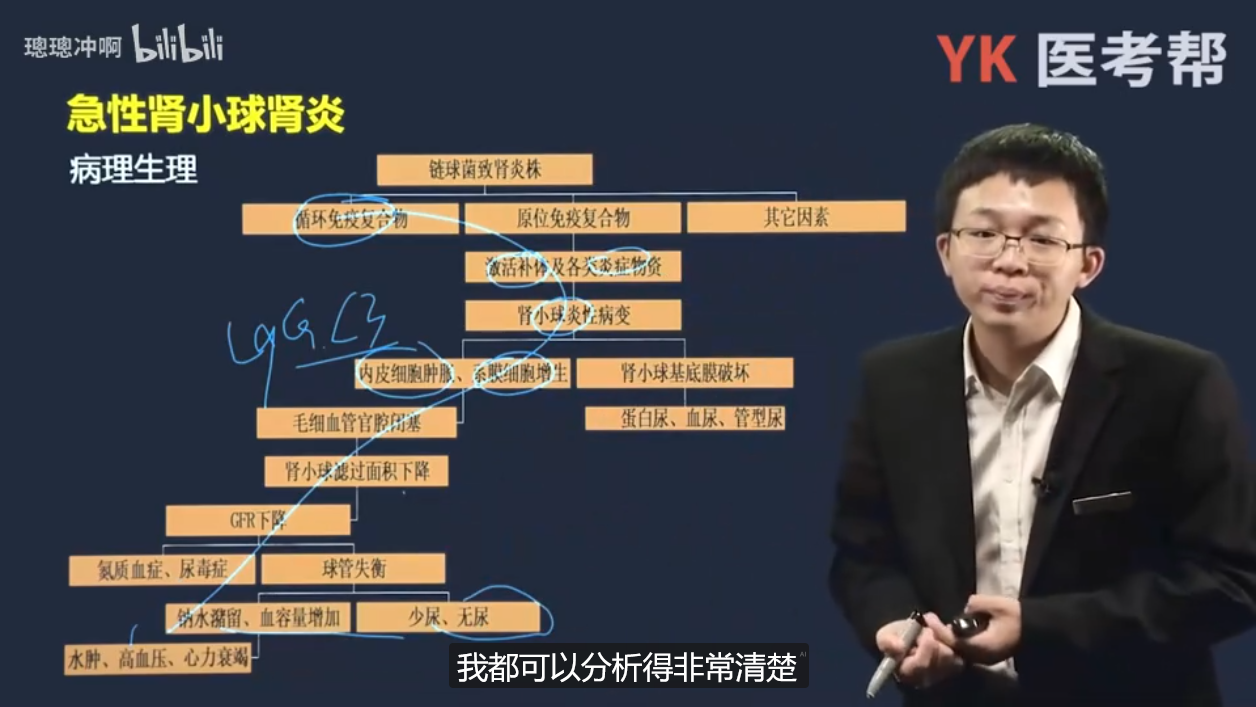
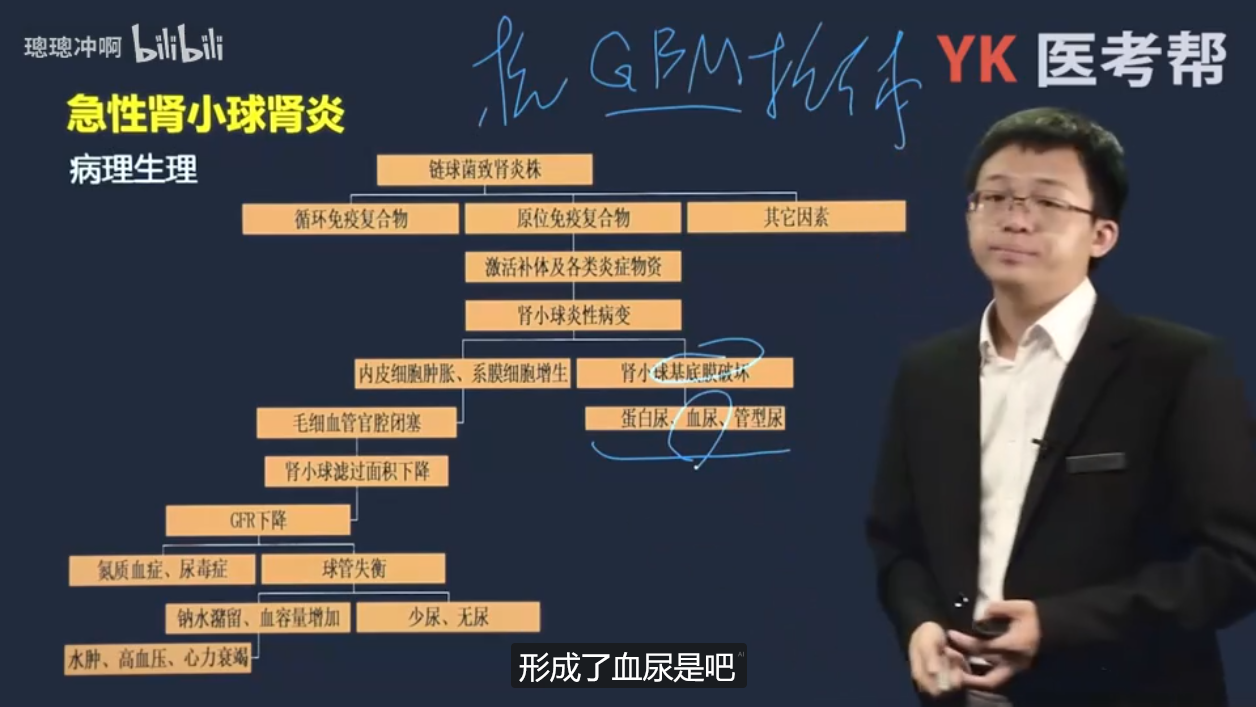
二)病理生理

- 链球菌致肾炎株 → 循环免疫复合物 / 原位免疫复合物 / 其他因素 → 激活补体及各类炎症物质 → 肾小球炎性病变 → 内皮细胞肿胀、系膜细胞增生 / 肾小球基底膜破坏 → 毛细血管腔闭塞 / 蛋白尿、血尿、管型尿 → 肾小球滤过面积下降 → GFR下降 → 氮质血症、尿毒症 / 球管失衡 → 钠水潴留、血容量增加 / 少尿、无尿 → 水肿、高血压、心力衰竭
三)临床表现
- 儿童多见,男多于女
- 急性起病 ,前驱感染后 2周 起病(抗原免疫后产生抗体的时间)
- 典型呈 急性肾炎综合征 ,重症急性肾损伤、心功能不全
四)实验室检查
- 尿异常:均有 肾小球源性血尿 ,30% 肉眼血尿,可伴轻、中度蛋白尿
- 水肿:80% 以上表现为晨起眼睑水肿及下肢轻度可凹性水肿,可有一过性轻、中度高血压,利尿后血压可逐渐恢复
- 免疫指标:抗链“O”(ASO)滴度升高, 补体 C3 下降 ,8 周 恢复正常
五)诊断与鉴别诊断
诊断
- 链球菌感染后 1-3 周 发生急性肾炎综合征,伴血清 C3 一过性下降。
鉴别
- 其他病原体感染后的急性肾炎:病毒感染后常 不伴 血清补体降低,少有水肿和高血压,肾功能一般正常,临床过程自限
- 膜增生性肾小球肾炎(MPGN):临床上常伴肾病综合征,50%-70% 病人有 持续性 低补体血症, 8 周内不恢复
- IgA 肾病:部分病人有前驱感染,通常在感染后 数小时至数天内 出现肉眼血尿,部分病人血清 IgA 升高,血清 C3 一般正常,病情无自愈倾向
六)肾活检的指征
- 少尿1周以上或进行性尿量减少伴肾功能恶化者
- 病程超过2个月而无好转趋势者
- 急性肾炎综合征伴肾病综合征者
七)治疗
- 自限性疾病,无特效治疗
- 主要是对症支持治疗,纠正其病理生理过程
- 防治并发症
三、急进性肾小球肾炎
一)病因及发病机制
- 多半数与前驱感染有关
- 病理特征:新月体性肾炎(Goodpasture综合征)
- 新月体占肾小囊面积(大新月体):>50%
- 新月体占肾小球比例:>50%
二)免疫病理分型
| RPGN Ⅰ型 | RPGN Ⅱ型 | RPGN Ⅲ型 | |
|---|---|---|---|
| 人群特点 | 青中男性 | 青中年 | 中老年男性 |
| 疾病特点 | 多系统累及,少见 | 多见,半数继发 | 有血管炎 |
| 自身抗体 | 抗GBM抗体 | 可有冷球蛋白、循环免疫复合物等、C3↓ | ANCA |
| 预后 | 最差 | 二者之间 | 较好 |
电镜下:Ⅱ型可见电子致密物在系膜区和内皮下沉积,Ⅰ型和Ⅲ型无电子致密物。
三)临床表现
- 急性肾炎综合征:早期少尿、无尿;肾功能恶化快;贫血
四)治疗
强化疗法
- 血浆置换疗法目标:血清自身抗体(如抗GBM抗体、ANCA)转阴。适用于Ⅰ型和Ⅲ型。对于肺出血的病人,首选血浆置换。
- 甲泼尼龙冲击该疗法主要适用Ⅱ、Ⅲ型。上述强化疗法需配合糖皮质激素及细胞毒药物(环磷酰胺)。
支待对症治疗
- 凡是达到透析指征者,应及时透析
- 肾移植应在病情静止半年,特别是Ⅰ型病人血中抗GBM抗体需转阴后半年进行